Πού οφείλεται ο καρκίνος τραχήλου της μήτρας;
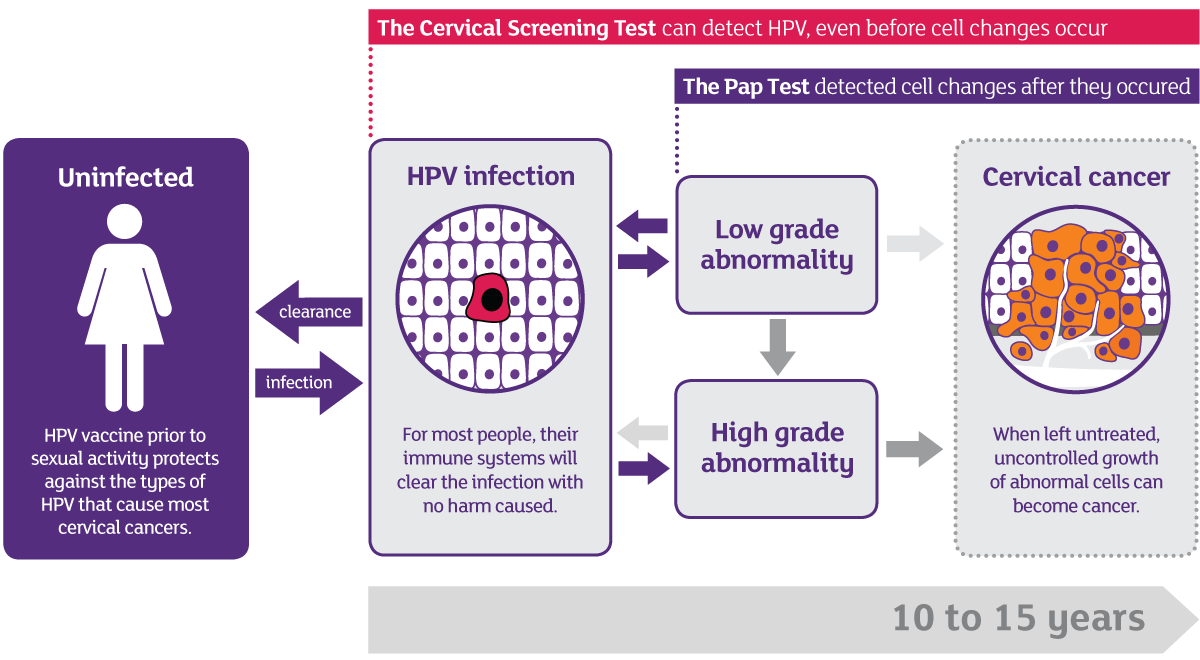
Πάνω από το 99% των περιπτώσεων καρκίνου τραχήλου της μήτρας, οφείλεται στην μόλυνση από τον ιό HPV, ο οποίος προκαλεί μία σειρά από γενετικές αλλαγές στα κύτταρα του τραχήλου. Το διάστημα που απαιτείται από τη μόλυνση με HPV μέχρι τη δημιουργία καρκίνου διαρκεί πολλά χρόνια (10 έως 15) και περνάει από διάφορα προκαρκινικά στάδια. Τα στάδια αυτά δεν αποτελούν περιπτώσεις καρκίνου αλλά χρήζουν στενής παρακολούθησης. Από το σύνολο των γυναικών με HPV στον τράχηλο τελικά μόνο ένα πολύ μικρό ποσοστό θα αναπτύξει καρκίνο τραχήλου της μήτρας.
Τι είναι ο ιός HPV;
Ο HPV μεταδίδεται με την σεξουαλική επαφή. Έχει την ιδιότητα να πολλαπλασιάζεται στις επιφάνειες του δέρματος (στα επιθήλια των βλεννογόνων και του δέρματος) και είναι πολύ συχνός σε νεαρά άτομα, γυναίκες και άνδρες, που είναι σεξουαλικά ενεργά. 8 στα 10 άτομα θα προσβληθούν από τον HPV κάποια στιγμή στην διάρκεια της ζωής τους.

Παρά το γεγονός ότι ο ιός HPV αποτελεί το συχνότερο σεξουαλικά μεταδιδόμενο λοιμογόνο παράγοντα, στις περισσότερες περιπτώσεις, ο οργανισμός τον αντιμετωπίζει και τον αποβάλει από μόνος του. Υπολογίζεται ότι 9 στις 10 περιπτώσεις η λοίμωξη από τον ιό HPV εξουδετερώνεται από τον οργανισμό μέσω της δράσης του ανοσοποιητικού συστήματος εντός 2 ετών, χωρίς να προκαλέσει καμία βλάβη.
Λοιμώξεις που επιμένουν, μπορεί να οδηγήσουν στην εμφάνιση προ-καρκινικών αλλοιώσεων ή και καρκίνου. Το αν μια λοίμωξη επιμένει ή όχι σχετίζεται με διάφορους παράγοντες και κυρίως με τον τύπο του ιού.
Πάνω από 100 τύποι του ιού έχουν αναγνωριστεί στον άνθρωπο και χωρίζονται σε υψηλού και χαμηλού κινδύνου (high risk – HR και low risk - LR) ανάλογα με την επιθετικότητά τους και την ικανότητά τους να συμμετέχουν σε εμμένουσες λοιμώξεις.

Στελέχη του ιού HPV που χαρακτηρίζονται ως «υψηλού κινδύνου» θεωρούνται υπεύθυνα για την εκδήλωση προ- καρκινικών και καρκινικών βλαβών σε αντίθεση με τα «χαμηλού κινδύνου» που πολύ σπάνια προκαλούν πρόβλημα στην υγεία.
Ο καρκίνος του τραχήλου της μήτρας, όμως, προλαμβάνεται και άρα θεραπεύεται (σε ποσοστό >95%) όταν διαγιγνώσκεται έγκαιρα. Ο προληπτικός έλεγχος που αναγνωρίζει αυτές τις βλάβες και τα στελέχη υψηλού κινδύνου, είναι υψίστης σημασίας για τις γυναίκες και μπορεί να σώσει ζωές.
Πότε μια γυναίκα με HPV θα αναπτύξει καρκίνο;
Από το σύνολο των γυναικών με υψηλού κινδύνου HPV στον τράχηλο τελικά μόνο ένα πολύ μικρό ποσοστό (0,1%) θα αναπτύξει καρκίνο τραχήλου της μήτρας, εάν δεν θεραπευθεί η αλλοίωση σε προ-καρκινικό στάδιο. Πέρα από τον υψηλού κινδύνου τύπο HPV, άλλοι παράγοντες που συμβάλλουν στις βλάβες από HPV, είναι αν η γυναίκα είναι καπνίστρια, αν υπάρχουν χρόνιες λοιμώξεις του κόλπου από άλλα μικρόβια, καθώς επίσης και η συνολικότερη κατάσταση του ανοσοποιητικού της συστήματος.
Οι περισσότερες λοιμώξεις από HPV (>95%) είναι παροδικές και υποστρέφουν. Ο ιός βρίσκεται στο ανθρώπινο σώμα σε διαφορετικές μορφές. Μπορεί να παραμένει εντός των κυττάρων χωρίς να πολλαπλασιάζεται για πάρα πολλά χρόνια γεγονός που δεν επηρεάζει την υγεία της ασθενούς. Μπορεί όμως να ενσωματωθεί και στο γενετικό υλικό του ανθρώπινου κυττάρου και να ενεργοποιηθεί. Η αιτία που προκαλεί την ενεργοποίηση αυτή δεν είναι απόλυτα γνωστή. Οι σοβαρού βαθμού αλλοιώσεις και ο καρκίνος είναι το αποτέλεσμα εμμένουσας HPV λοίμωξης, όπου το γονιδίωμα του ιού ενσωματώνεται στο κύτταρο του ξενιστή.
Αυτό που έχει σημασία είναι η δυνατότητα ανίχνευσης της ενεργού/εμμένουσας HPV λοίμωξης, δηλαδή της προϋπόθεσης που είναι απαραίτητη για την ανάπτυξη καρκίνου τραχήλου μήτρας και όχι απλά της παρουσίας του ιού.
Τα πλέον σύγχρονα διαγνωστικά test για την πρόληψη του καρκίνου του τραχήλου της μήτρας περιλαμβάνουν το ThinPrep (σύγχρονο test pap), το APTIMA mRNA HPV Test και την ψηφιακή κολποσκόπηση με τη χρήση του συστήματος DYSIS ULTRA V4.
Υπάρχει και άλλος έλεγχος που μία γυναίκα πρέπει να κάνει συμπληρωματικά του ThinPrep;
Συμπληρωματικά μπορεί να κάνει το HPV test που ανιχνεύει τον ιό. Η αποτελεσματικότητά του στην πρόληψη φαίνεται και από το γεγονός ότι υιοθετείται παγκοσμίως σαν πληθυσμιακός έλεγχος. Σήμερα υπάρχουν δύο ομάδες HPV test: το HPV DNA test και το HPV mRNA test. Το πρώτο ανιχνεύει απλά την παρουσία του ιού, ενώ το mRNA HPV test ανιχνεύει εάν ο ιός είναι ενεργός και συνεπώς εάν υπάρχει αυξημένος κίνδυνος να προκαλέσει προ-καρκινική αλλοίωση ή και καρκίνο.
Το mRNA HPV test μπορεί να αναγνωρίζει δύο ογκοπρωτεΐνες του ιού, που φέρουν το όνομα Ε6/Ε7, οι οποίες παράγονται σε υπερβολικό βαθμό, όταν ο ιός HPV είναι ενεργός. Η έκφραση των πρωτεϊνών αυτών είναι βασική προϋπόθεση για να αρχίσουν να συμβαίνουν κάποιες γενετικές βλάβες, οι οποίες είναι πιθανό να οδηγήσουν σε καρκινικές αλλοιώσεις.
Το mRNA test είναι ευρέως γνωστό ως APTIMA και παρουσιάζει υψηλή ευαισθησία και ειδικότητα στην ανίχνευση σοβαρών αλλοιώσεων και καρκίνου μειώνοντας παράλληλα και τα ψευδώς θετικά αποτελέσματα συγκριτικά με άλλα test.
Ποια είναι η διαφορά του HPV DNA test και του mRNA HPV test;
Είναι σημαντικό να μπορούμε να αναγνωρίσουμε την ενεργή λοίμωξη/επιθετική δράση του ιού, και όχι μόνον την παρουσία του στα κύτταρα της γυναίκας. O ιός HPV μπορεί να υπάρχει για χρόνια στο ανθρώπινο σώμα (ακόμα και από την πρώτη επαφή της γυναίκας) και να μην είναι ενεργοποιημένος.
Ανιχνεύοντας τον ιό σε μεγάλο πλήθος γυναικών, οι ερευνητές διαπίστωσαν ότι ενώ ένα πολύ μεγάλο ποσοστό των γυναικών (> 80% των σεξουαλικώς ενεργών γυναικών) θα μολυνθούν τουλάχιστον από έναν τύπο του HPV στην διάρκεια της ζωής τους, μόνο ένα πολύ μικρό ποσοστό αυτών θα εμφανίσει βλάβες και ακόμα ένα μικρότερο ποσοστό τελικά θα νοσήσει από τον καρκίνο του τραχήλου της μήτρας.
Η πραγματική διαφορά λοιπόν είναι ότι το DNA test μπορεί να δώσει θετικό αποτέλεσμα χωρίς ο ιός να είναι ενεργός και έτσι να προκαλέσει σύγχυση. Ένα τέτοιο αποτέλεσμα μπορεί να απεικονίζει μια λοίμωξη η οποία θα αντιμετωπιστεί από το ανοσοποιητικό σύστημα της γυναίκας. Στην πλειοψηφία λοιπόν των περιπτώσεων, σε μια επόμενη εξέταση της γυναίκας ο ιός δεν θα ανιχνεύεται, διότι ο οργανισμός θα τον έχει αντιμετωπίσει. Ήταν απλά μια παροδική λοίμωξη.
Ο καρκίνος τραχήλου της μήτρας είναι μόνον μία σπάνια επιπλοκή της HPV λοίμωξης στον τράχηλο.
Με τις εξετάσεις που κάνουμε, θέλουμε να προβλέψουμε ποιες είναι οι γυναίκες που αποτελούν αυτό το πολύ μικρό ποσοστό που όντως μπορεί να νοσήσει, ώστε να λάβουμε προληπτικά ή θεραπευτικά μέτρα μόνον για αυτές.
Η ενεργοποίηση του ιού και η διαδικασία της τραχηλικής καρκινογένεσης είναι πλέον αναγνωρίσιμες με τη χρήση ενός νέου ειδικού Τεστ, του mRNA HPV Test, ή όπως είναι γνωστό, το APTIMA test.
Όταν τα κύτταρα αρχίζουν και παράγουν σε υπερβολική ποσότητα τις ογκοπρωτείνες Ε6/Ε7, υπάρχει πιθανότητα η HPV λοίμωξη να εξελιχθεί σε προκαρκινική ή καρκινική βλάβη.
Το APTIMA ανιχνεύει τον ιό του HPV μόνον εάν αυτός είναι ενεργοποιημένος. Συνεπώς, όταν μια γυναίκα κάνει αυτό το Τεστ θα ανησυχήσει μόνο αν υπάρχει λόγος να ανησυχήσει. Οι γυναίκες που είναι θετικές στο APTIMA test θα παρακολουθούνται πιο συχνά ή θα μπουν έγκαιρα σε θεραπεία και αντίστοιχα εκείνες που δεν διατρέχουν πραγματικό κίνδυνο (παρά το ότι έχουν προσβληθεί από τον ιό) δεν θα υποστούν αφαιρετικές μεθόδους θεραπείας που θα μπορούσαν ενδεχομένως να προκαλέσουν σοβαρές ανεπιθύμητες παρενέργειες σε μελλοντικές κυήσεις.
Εάν το APTIMA είναι αρνητικό, η πιθανότητα μία γυναίκα να εμφανίσει σοβαρή αλλοίωση ή καρκίνο είναι 0,03%, Ή αλλιώς κατά 99.97% δεν υπάρχει κίνδυνος.
Τι είναι το Co-testing?
Μία σημαντική γνώση που έχει κατακτηθεί, η οποία βασίζεται σε πολυετείς επιστημονικές έρευνες, είναι ότι ο συνδυασμός του ThinPrep και του HPV Τεστ, γνωστό ως Co-testing, προσφέρει ακόμα καλύτερη προστασία στις γυναίκες από τον καρκίνο του τραχήλου της μήτρας και ειδικά στις ηλικίες 30-65 ετών.
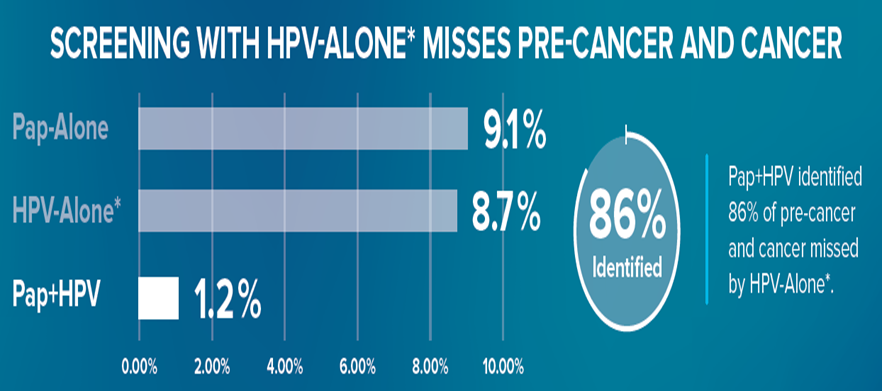
Τι είναι το co-testing; Είναι δύο εξετάσεις σε μία. Ο γιατρός λαμβάνει μόνο ένα δείγμα, από το οποίο μπορούν να γίνουν και οι δύο εξετάσεις ταυτόχρονα. Οι μελέτες έχουν δείξει ότι >95% των καρκίνων τραχήλου της μήτρας ανιχνεύεται όταν η γυναίκα ελέγχεται ΚΑΙ με τις δύο εξετάσεις ταυτόχρονα (co-testing)!
Οι δύο εξετάσεις μαζί μπορούν να ανιχνεύσουν περισσότερα περιστατικά καρκίνου τραχήλου μήτρας από ότι η κάθε μία ξεχωριστά.
Γιατί co-testing; Διότι το μεν ThinPrep ανιχνεύει αλλαγές και αλλοιώσεις στα κύτταρα του τραχήλου της μήτρας που δυνητικά μπορούν να οδηγήσουν σε προ-καρκινικές καταστάσεις ή καρκίνο, το δε HPV Τεστ ανιχνεύει την παρουσία υψηλού κινδύνου τύπων του ιού, δίνει δηλαδή πληροφορίες για τον αιτιολογικό παράγοντα για την ανάπτυξη καρκίνου. Το ένα τεστ συμπληρώνει το άλλο με αποτέλεσμα ο συνδυασμός των δύο να εκτοξεύει την ικανότητα ανίχνευσης προ- καρκινικών βλαβών ή καρκίνου πάνω από 90%. Κάνοντας μόνο τη μία εξέταση, είναι σαν να έχουμε την μισή εικόνα μίας γυναίκας, ενώ με τον συνδυασμό των δύο υπάρχει πλήρης και σαφής εικόνα.
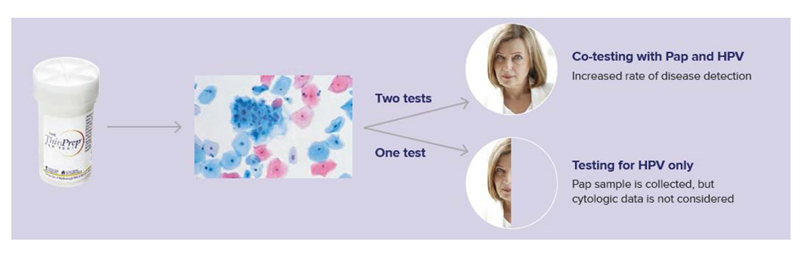
Γνωρίζουμε με βεβαιότητα ότι όταν και τα 2 τεστ είναι αρνητικά, είναι εξαιρετικά απίθανο να αναπτυχθεί καρκίνος του τραχήλου της μήτρας στα πλαίσια του τακτικού γυναικολογικού ελέγχου.
Πάνω από 90% των καρκίνων ανιχνεύεται όταν η γυναίκα ελέγχεται με το co-testing (ThinPrep + HPV τεστ μαζί)
Μάλιστα, όταν ο συνδυασμός αυτός βασίζεται στο εξελιγμένο Τεστ Παπανικολάου, το ThinPrep, και το mRNA HPV Test που ανιχνεύει την ενεργό HPV λοίμωξη, δηλαδή το APTIMA HPV Test, τότε προσφέρεται στην γυναίκα η πλέον αξιόπιστη και ολοκληρωμένη μέθοδος πρόληψης του καρκίνου τραχήλου της μήτρας.
Για αυτό και σήμερα οι κατευθυντήριες οδηγίες επιστημονικών φορέων τόσο στις ΗΠΑ όσο και σε χώρες της ΕΕ συστήνουν ο έλεγχος να γίνεται με ThinPrep έως την ηλικία των 29 ετών και με CO-TESTING από την ηλικία των 30 έως 65.

Πρέπει να κάνω κάθε χρόνο Κολποσκόπηση;
Η κολποσκόπηση δεν είναι μια διαδικασία πληθυσμιακού ελέγχου. Δηλαδή, δεν είναι μια εξέταση που πρέπει να γίνεται τακτικά μία φορά το χρόνο όπως η γυναικολογική εξέταση και το τεστ Παπανικολάου. Υπάρχουν συγκεκριμένα κριτήρια για να καταλήξει κάποια ασθενής να κάνει κολποσκόπηση τα οποία δικαιολογούν τόσο την ιατρική αναγκαιότητα όσο και το επιπλέον κόστος της εξέτασης.
Ποια είναι τα κριτήρια για να κάνω Κολποσκόπηση;
Αν στο αποτέλεσμα του τεστ Παπανικολάου υπάρχει οποιοδήποτε από τα εξής:
- Ανεπαρκές αποτέλεσμα τεστ Παπανικολάου σε τρείς συνεχόμενες λήψεις
- LSIL υψηλού κινδύνου HPV DNA θετικό
- LSIL με αδενικά στοιχεία
- LSIL υψηλού κινδύνου HPV mRNA θετικό
- HSIL
- Άτυπα αδενικά ή πλακώδη κύτταρα
- Υποψία διήθησης
- Ασθενείς με 3 παθολογικά τεστ Παπανικολάου τα τελευταία 10 χρόνια
Ποια είναι τα κριτήρια για να κάνω ταυτοποίηση HPV ιού;
Οποιαδήποτε γυναίκα άνω των 25 ετών με αποτέλεσμα τεστ Παπανικολάου:
- HPV λοίμωξη
- Αποτέλεσμα ASCUS στο ThinPrep
- Αποτέλεσμα LSIL στο ThinPrep
- Ασθενείς που έχουν υποβληθεί σε κωνοειδή εκτομή ή LLETZ έξι μήνες μετά την επέμβαση για επιβεβαίωση της επιτυχούς αντιμετώπισης της λοίμωξης.
Χρειάζεται κάποια ειδική προετοιμασία πριν την Κολποσκόπηση;
Απαιτείται να μην έχετε περίοδο και καλό θα ήταν να γνωρίζουμε αν είστε έγκυος.
Για 48 ώρες πριν από την εξέταση της Κολποσκόπησης πρέπει να αποφύγετε:
- Σεξουαλική επαφή
- Κολπικές πλύσεις
- Χρήση κολπικών ταμπόν
Πόσο γρήγορα εξελίσσεται μια μόλυνση από τον ιο HPV;
Ο ιός HPV είναι η κύρια αιτία του καρκίνου του τραχήλου της μήτρας, που στις ΗΠΑ προσβάλλει 12.000 γυναίκες το χρόνο. Η εξέλιξη της νόσου από την στιγμή της πρώτης λοίμωξης από τον ιό φαίνεται να είναι πολύ αργή. Περνάει από διάφορες προ καρκινικές φάσεις και καταλήγει - σε μικρό ποσοστό - σε διηθητική νόσο αν παραμείνει αδιάγνωστη σε βάθος 10 – 15 ετών.
Από ποια ηλικία και μετά θα πρέπει να υποβάλλεται μια γυναίκα σε προσυμπτωματικό έλεγχο με τεστ Παπανικολάου;
Μια γυναίκα καλό θα ήταν να υποβάλλεται -μετά την ενηλικίωση- σε ετήσιο γυναικολογικό έλεγχο μετά την έναρξη της σεξουαλικής της ζωής. Με αυτό τον τρόπο, οι προκαρκινικές αλλοιώσεις μπορούν να ανιχνευθούν πριν εξελιχθούν σε καρκίνο.
Ποιος είναι ο ιδανικός τρόπος προ- συμπτωματικού ελέγχου, που να μπορεί να ανιχνεύει τον μεγαλύτερο αριθμό βλαβών σε αρχόμενα στάδια;
Ο συνδυασμός τεστ Παπανικολάου μαζί με HPV test. Με την ίδια λήψη - στο ίδιο δείγμα πραγματοποιούνται δύο τεστ που ελέγχουν ποιοτικά χαρακτηριστικά των κυττάρων και αναγνωρίζουν με μοριακό έλεγχο την ύπαρξη ή όχι του ιού. Ο έλεγχος αυτός που αναζητά γονίδια του ιού HPV και παρουσία μη φυσιολογικών κυττάρων ονομάζεται co-testing.
Ανάλυση τραχηλικού επιχρίσματος. Μετά το τεστ Παπανικολάου τι;
Το πλέον σύγχρονο τεστ Παπανικολάου ονομάζεται ThinPrep. Η ιδιαιτερότητά του έγκειται στο υγρό που χρησιμοποιείται για την φύλαξη των κυττάρων που συλλέγονται από τον τράχηλο. Με αυτό τον τρόπο εκτοξεύεται η ακρίβεια της δοκιμασίας σε σχέση με την παραδοσιακή μέθοδο του τεστ Παπανικολάου. Η σύγχρονη αυτή μέθοδος γνωστή ως ThinPrep / Κυτταρολογία Υγρής Φάσεως (Liquid Based Cytology) έχει μειώσει σημαντικά, μέσω της πρόληψης, τα νέα περιστατικά καρκίνου τραχήλου μήτρας.
Μπορεί να συμβάλλει στην πρόληψη άλλων γυναικολογικών καρκίνων;
Χωρίς να αποτελεί την εξέταση εκλογής, η ευαισθησία της εξέτασης με την κυτταρολογία υγρής φάσεως έχει αποδείξει ότι μπορεί να ανιχνεύσει και καρκινικά κύτταρα από καρκίνο ενδομητρίου ή ωοθηκών που αποπίπτουν από το γεννητικό κανάλι.
Αλλαγές στις προληπτικές εξετάσεις
Πλέον, στο Ηνωμένο Βασίλειο, προωθείται η πρόληψη με εξετάσεις μοριακού ελέγχου και όχι με το παραδοσιακό τεστ Παπανικολάου. Έρευνες σε μεγάλο αριθμό γυναικών επιβεβαιώνουν πως τέτοιες εξετάσεις αυξάνουν την ευαισθησία της εξέτασης με αποτέλεσμα να ανιχνεύονται 40% περισσότερες προ-καρκινικές αλλοιώσεις συγκριτικά με τη χρήση μόνο παλιών τεχνικών.
Ποιες γυναίκες χρειάζονται κολποσκόπηση
Η δυνατότητα που έχουμε πλέον να ανιχνεύουμε περισσότερες βλάβες του τραχήλου αυξάνει και τον αριθμό των γυναικών που θα χρειαστούν κολποσκόπηση. Τεράστια σημασία έχει κατά την εξέταση αυτή να αναγνωριστεί ο πραγματικός κίνδυνος και οι βλάβες και να μην υποβληθεί η ασθενής σε άσκοπες επεμβάσεις και μεγάλες περιόδους άγχους. Μέσω της σύγχρονης πρόληψης, οι βλάβες που μπορούμε πλέον να αναγνωρίσουμε, μπορεί να είναι πολύ αρχόμενες και πολύ μικρότερες σε σύγκριση με παλαιότερες εξετάσεις. Σκοπός είναι να έχουμε και σύγχρονα εργαλεία – κολποσκόπια για να βοηθούν τους γυναικολόγους να τις εντοπίσουν.
Νέα τεχνική: Ψηφιακή κολποσκόπηση υψηλής ευκρίνειας
- Η κολποσκόπηση γίνεται περίπου όπως γίνεται η λήψη του Τεστ Παπανικολάου, αλλά ο ιατρός χρησιμοποιεί ένα ειδικό μικροσκόπιο (το κολποσκόπιο) για να εντοπίσει τις περιοχές στον τράχηλο που μπορεί να έχουν προκαρκινικές αλλοιώσεις και να ευθύνονται για το παθολογικό Τεστ Παπανικολάου
- Τα κύτταρα που έχουν μολυνθεί με τον HPV και έχουν αλλοιώσεις, τείνουν να παίρνουν λευκό χρώμα όταν -ανώδυνα- προσθέσουμε συγκεκριμένα διαλύματα πάνω στον τράχηλο κατά την διάρκεια της εξέτασης.
- Στην πλέον σύγχρονη μορφή της κολποσκόπησης, και με στόχο να γίνει η εξέταση πιο αντικειμενική και ακριβής, χρησιμοποιείται μια Υψηλής ανάλυσης ψηφιακή κάμερα για την απεικόνιση, ο χρόνος εξέτασης τυποποιείται, ενώ υπάρχει και η δυνατότητα αναπαραγωγής του συνόλου της εξέτασης καθώς και παρακολούθηση από την ασθενή της εξέτασης ζωντανά.
- Οι αλλοιώσεις αξιολογούνται και επεξεργάζονται από προηγμένα λογισμικά συστήματα και διαμορφώνουν ένα χάρτη οποίος προβάλλεται live πάνω στον τράχηλο. Ο χάρτης αυτός είναι χρωματικός (σαν το χάρτη του καιρού) και υποδεικνύει ύποπτες περιοχές που μπορεί να μην τις αξιολογούσε ή να μην έβλεπε ο ανθρώπινος παράγοντας. Απαιτείται πάντα εκπαίδευση του ιατρού στην κολποσκόπηση προκειμένου να μπορεί να χρησιμοποιηθεί επικουρικά αυτό το εργαλείο κατά την εξέταση.
Μείωση αχρείαστων επεμβάσεων
Συγκεκριμένες βλάβες σε μεγάλο βαθμό υποχωρούν με απλή παρακολούθηση και τακτικό προσυμπτωματικό έλεγχο. Η -με ακρίβεια- αναγνώριση αυτών των βλαβών, δίνει την δυνατότητα να αποφύγουμε αχρείαστες επεμβάσεις. Οι επεμβάσεις αυτές μπορεί να επηρεάσουν και μια πιθανή μελλοντική εγκυμοσύνη σε περιπτώσεις που έχει αφαιρεθεί μεγάλο κομμάτι του τραχήλου και να αυξήσουν την πιθανότητα μια γυναίκα να γεννήσει πρόωρα.
Βιοψίες
Μετά την ολοκλήρωση της κολποσκόπησης, ο ιατρός σας μπορεί να σας πει ότι χρειάζεται να πραγματοποιηθεί μία ή περισσότερες βιοψίες του τραχήλου. Αυτό θα ολοκληρώσει τη διάγνωση, και αν η βλάβη εντοπιστεί νωρίς, μπορεί να βοηθήσει ακόμα και στην πλήρη αφαίρεσή της. Σε αυτήν τη κατεύθυνση, με την χρήση του DYSIS, ο αριθμός των στοχευμένων βιοψιών που εντοπίζουν την πιο υψηλόβαθμη λοίμωξη αυξάνεται και μπορούμε με λιγότερες βιοψίες να έχουμε μεγαλύτερη ακρίβεια άρα και λιγότερα ψευδή αποτελέσματα. Αυτό συμβαίνει κυρίως όταν οι βλάβες είναι περιμετρικά της ύποπτης περιοχής που συνήθως εξετάζουμε, είναι πολύ μικρές αλλά υπαρκτές ή έχουν χαρακτηριστικά που αξιολογούνται ψευδώς φυσιολογικά κατά την διάρκεια της εξέτασης.
Πιο στοχευμένες βιοψίες σημαίνει μεγαλύτερη ειδικότητα της εξέτασης.











